何长生医生的科普号
- 精选 胆囊君去哪了?
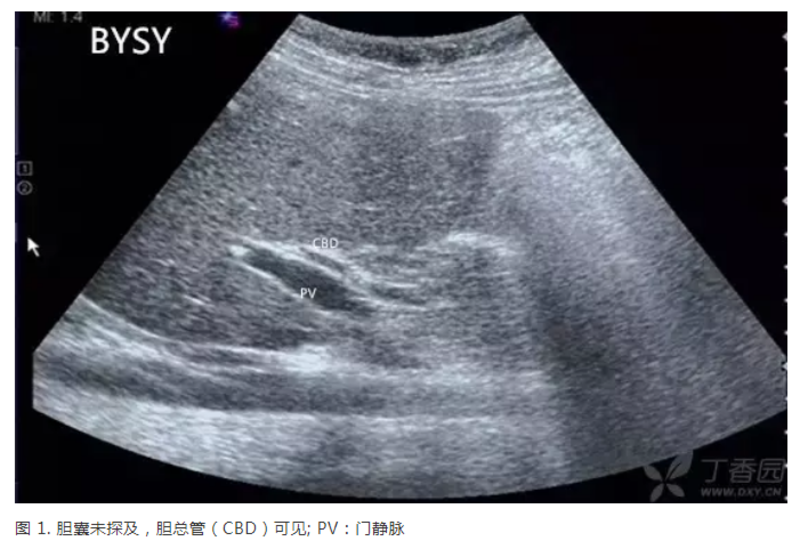
让我们先从一个病例开始本次的学习历程。 一名11 岁女孩因皮肤疾病住院治疗,住院期间行常规腹部超声检查。检查过程中,虽经反复仔细探查,均未在胆囊区探及胆囊结构,但肝内及肝外胆管存在,胆总管起始段内径 0.4 cm(图 1)。 患者及其父母均肯定清晨未曾进食饮水,既往也未曾进行过腹部超声检查,否认家族成员存在类似情况。 由于以往未曾遇到类似情况,再加上教科书上强调先天性胆囊缺如非常罕见,于是我又仔细找了两遍,OMG,真的看不见啊。于是请上级医师会诊,但还是没看到,最后只能报了胆囊区未见胆囊结构,考虑先天改变可能(还是比较保守,不敢报先天性胆囊缺如)。随后,患者行 CT 检查,也未能发现胆囊,该患者最终诊断为先天性胆囊缺如。 胆囊区看不见正常胆囊结构,除了先天性胆囊缺如,常见的鉴别诊断包括有如下几种: 1. 充满型胆囊结石:此种情况,即便正常胆囊无法显示,但仍可有特征性的「WES」征象,即 wall-echo-shadow(图 2),并且在胆囊壁(wall)和强回声结石(echo)之间常常有细窄的胆汁存留所形成的无回声区。患者常自诉有胆结石病史。 2. 胆囊切除术后:这个就很简单了,胆囊区看不到胆囊,寻问患者有无胆囊切除病史,一般就就能明确。不过我个人认为,即便切除胆囊,胆囊区可会形成条索状强回声,而非全无蛛丝马迹可循。胆囊切除初期,胆囊区有时候还有看见无回声积液。若切除时间较长,可见胆总管代偿性增宽(图 3)。 3. 餐后胆囊改变:这种情况最为常见,然而即便饮食后,胆囊虽明显缩小,但一般也能看到无胆汁的胆囊,而不会一点也找寻不到。这个就不放图了,大家应该都能想象的到。 4. 陶瓷胆囊(Porcelain gallbladder):是指胆囊壁广泛的蛋壳样钙化。 多数(90%)陶瓷胆囊与胆囊结石有关,临床常无症状,多偶然为超声、腹部平片、CT 检查所发现。 超声上,胆囊区看不到正常胆囊图像,而是可见宽大的声影(图 4),易与胆囊充满型结石和气肿性胆囊炎相混淆(类似「WES」征,但 wall 和 echo 之间并无细窄无回声区)。 由于陶瓷胆囊与胆囊癌密切相关,所以一旦发现,常建议手术切除。 5. 胆囊实块型肿瘤:部分胆囊内的实质性肿瘤也可表现为胆囊正常结构的消息,如胆囊癌、黄色肉芽肿性胆囊炎,胆囊内的正常无回声被实性瘤体组织充填,胆囊壁被侵犯破坏,超声上胆囊整体呈中低等回声,类似肝脏,且两者间有时分界并不明确,容易漏诊误诊(图 5)。 对于先天性胆囊缺如,还需注意几点: 1. 胆囊缺如相对罕见,通常为个案报道。 2. 有学者建议将胆囊缺如分为有症状型和无症状型,前者又包括致命型和非致命型。致命型通常是由于同时合并其他胆系畸形,如胆道闭锁、胆囊管缺失、胆管胰管发育异常等。 3. 部分表现症状的胆囊缺如患者,若术前未能充分检查,可误诊为其他疾病,如充满型胆结石、胆囊萎缩等,而术中才发现胆囊缺如。 4. 术前 MRI、ERCP 等检查可提高诊断准确性,避免不必要开腹手术。 本文转自微信公众号「超声时间」 编辑:刘德泉、程培训 责任编辑:杨源 封面图片来源:pixabay 文章转自:https://mp.weixin.qq.com/s/QUmiCzCFQfP8gwWeYPC_UA
 何长生 副主任医师 东部战区总医院 血管外科1669人已读
何长生 副主任医师 东部战区总医院 血管外科1669人已读 - 精选 小肠肿瘤致肠梗阻一例
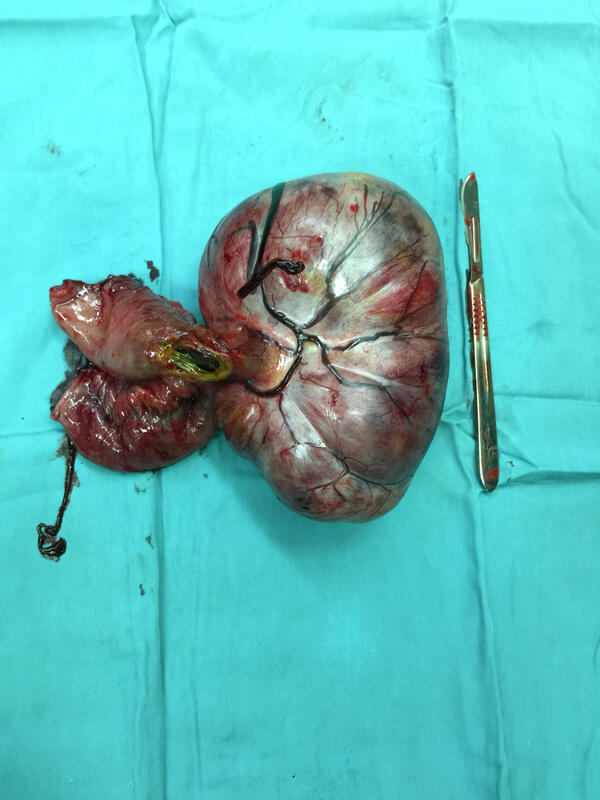
患者老年男性,腹痛3月余,肛门停止排气排便1天入院。3月来外院及我院内科一直按胃病治疗未果。腹部CT提示盆腔巨大肿物、小肠梗阻。完善术前检查,排除手术禁忌后,行手术治疗,术中证实小肠壁肿瘤压迫小肠致肠梗阻,切除病变肠管及小肠肿瘤,一期吻合,术后6天恢复口服饮食出院。术后病理提示小肠梭形细胞瘤(未见异形增生)。术中切除标本见图片。
 何长生 副主任医师 东部战区总医院 血管外科2848人已读
何长生 副主任医师 东部战区总医院 血管外科2848人已读 - 精选 肝癌病人如何补充营养
各取所长 荤食的最大特点是含有人体的必需氨基酸和优质蛋白质;而素食中的植物蛋白质除大豆及豆制品外,其他所含必需氨基酸都不完全,蛋白质质量亦较差。所以肝癌的而饮食需要各取所长。 酸碱平衡 素食多是水果、蔬菜类,属碱性食物;荤食系肉、蛋、鱼类,常使血液呈酸性。荤素搭配可使肝癌的饮食酸碱度保持平衡。 营养元素相互补充 动物性食物比植物性食物富含钙、磷,容易被人体吸收,鱼、肝、蛋类含有素食中缺少的维生素A和D;而素食中的维生素c和胡萝卜素则是荤食中常缺乏的,素食中的粗纤维素很丰富,可促进肠蠕动,因此,只有肝癌的饮食营养成分的相互补充,才能使机体正常运行。 恰当饮食 选择食物的主要原则是:便于消化和吸收,有利于疾病的减轻和康复。所以建议首先应采用清淡饮食,即平常所说的素食,少吃高脂肪的油腻食物。高蛋白食物也要适量,以免增加肝脏的负担。要多吃新鲜蔬菜,如胡萝L、白菜、菜花、圆白菜、西红柿、黄瓜。可以经常吃香菇、木耳、豆腐、豆浆、花生、核桃、芝麻等。另外,每天吃一些新鲜水果如桃、苹果、梅子、西瓜、猕猴桃等。 首先,在肝癌的饮食上要求不宜过饱,切忌暴饮暴食,才算恰当。肝脏是人体重要的代谢和解毒器官,肝病后肝细胞新陈代谢和修复时需要有营养和高质量的食物提供热量,但营养一定要适量平衡,饮食过量往往造成消化不良,必然加重胃、肠、肝、脾、胰等消化器官和组织的负担,同时也加重大脑控制胃肠神经系统和食欲中枢的生理负荷。有资料认为:经常饱餐,尤其晚餐过饱,因摄人总热量远远超过机体所需,不仅肝脏负担过重,还造成脂肪过剩、血脂升高、心脑血管硬化。 其次,恰当的肝癌的饮食要求晚餐时切忌多油、多肉,少吃花生米或高蛋白的火锅类食物。长期饱餐加上习惯性便秘的肝病患者,更易诱发合并肝硬化。因为过剩的食物变成粪便后,在肠道中滞留时间延长,有害物质产生较多又未及时排泄而累积,可被大肠重吸收。长期毒性物质吸收,超过肝脏的解毒能力,加速肝癌合并肝硬化的过程。长期便秘者过剩的毒物还可透过血一脑脊液屏障,损害中枢神经系统,使其对毒性代谢产物敏感性增加,当肝功能严重受损时,成为促发肝性脑病的重要因素之一。 所以说,其当的肝癌饮食应以八成饱为最好,少食多餐,每日可分5次进餐。尤其是在出现肝癌腹水时,更要注意减少进食量,以免增加饱胀不适的感觉。睡前可吃些点心以避免低血糖发生,而且可以改善患者的蛋白质利用率。一般来说,啊、肝癌患者通常早上食欲较好,可以提供较丰盛的早餐。 肝癌的营养补充原则 1.蛋白质的供给:肝癌的饮食应根据肝功能损害的程度来确定蛋白质的摄入量。如果病程长、肝功损害不严重者,食物中的蛋白质则不必严格限制,但每天不宜超过每公斤体重1克,优质蛋白质要达到50%以上。因为肝癌的饮食中的蛋白质在肝脏内代谢,直接增加肝脏的负担。经过积极治疗,患者肝功能改善后,可逐渐增加蛋白质的摄入量,但应以鸡蛋、牛奶、鱼虾等优质蛋白为主。 2.能量的供给:由于部分肝癌患者限制了蛋白质,在肝癌的饮食中其热能的供给要以碳水化合物和脂肪作为主要来源,能量供给视劳动强度而定。肝癌的饮食成人每日可供给30~35千卡/公斤体重,并要满足患者活动的营养需要。 3.补充维生素:任何肝癌患者在日常饮食中都要给予充足的维生素,尤其要在肝癌的饮食中补充维生素C,因为长期肝病的患者可有贫血,补充维生素C能增加铁的吸收,减少肝脏的负担,所以在肝癌的饮食中,应食用西红柿、绿叶蔬菜、新鲜大枣、西瓜、萝卜、黄瓜、西瓜、柑橘、猕猴桃、甜椒、油菜、菠菜以及猕猴桃、草莓和其他天然果汁等食品。高血钾时要忌食含钾高的食物,在肝癌的饮食中要慎重选用蔬菜和水果。
何长生 副主任医师 东部战区总医院 血管外科5207人已读 - 精选 肝细胞性黄疸和肝内胆汁淤积性黄疸药物治疗新进展
黄疸可引起机体多系统的改变。包括中枢神经系统功能黄疸指血清总胆红素超过17.1μmol/L。按病因学分为溶血性、肝细胞性、胆汁淤积性和先天性非溶血性黄疸。胆汁淤积性黄疸又分为肝内胆汁淤积性黄疸和肝外胆汁淤积性黄疸。 肝细胞是胆红素代谢的主要器官,肝细胞的损伤会影响胆红素的摄取、结合、分泌和排泄,导致血清胆红素增高出现肝细胞性黄疸。肝细胞内和(或)胆小管及肝内小胆管胆汁淤积,也可引起血清胆红素增高出现黄疸。肝细胞性黄疸和肝内胆汁淤积性黄疸可以互相转化或两者并存。障碍、继发性胆汁性肝硬化、肝损伤、肝细胞凋亡、脂肪泻、内毒素血症、心动过缓、心肌收缩力下降、血压下降、肾功能不全、免疫功能失调等。因此积极治疗黄疸有很大的意义。肝细胞性黄疸和肝内胆汁淤积性黄疸是较常见的两类黄疸,本文就其药物治疗作一总结。 1 药物治疗 1.1 西药 根据黄疸的发病机制,降低血胆红素的药物应该着眼于改善肝功能,增加胆红素代谢和排泄,增加胆汁分泌。 1.1.1 改善肝功能药物 改善肝功能的药物通过恢复肝细胞对胆红素的摄取、代谢、分泌和排泄等途径减退黄疸。另外,肝功能改善后,血清白蛋白合成增加,血清白蛋白与血清非结合胆红素(serum unconjugated bilirubin, SUB)结合增加,可促进SUB及时转运到肝细胞中进行代谢。 甘草酸制剂,如甘草酸单铵和甘草酸二铵,具有类激素样作用和免疫调节作用,有较强的抗炎、保护肝细胞膜、免疫调节及改善肝功能的作用。研究发现甘草酸单铵可使慢性肝炎患者外周血单核细胞(peripheral blood mononuclear cell, PBMC)产生白细胞介素6(IL-6)及肿瘤坏死因子α(TNF-α)的能力减弱,并可能有诱生PBMC细胞膜产生可溶性IL-6受体的作用,从而降低患者血清中异常升高的IL-6及TNF-α的水平,减轻肝脏的炎症反应和免疫损伤。甘草酸单铵能诱生γ-干扰素(IFNγ),提高天然杀伤细胞(natural killer cells,NKC)活性,有抗炎解毒作用。 促肝细胞生长素(PHGF)可明显刺激肝细胞DNA合成和促进肝细胞再生,对肝细胞坏死和炎症性损害有明显修复作用。水飞蓟素和山豆根注射液也可促进肝细胞再生和恢复。一些药物通过促进肝细胞代谢而改善肝功能。如1,6-二磷酸果糖(FDP)可促进肝细胞的能量代谢和糖的利用,增加细胞内ATP并稳定溶酶体膜。门冬氨酸钾镁可促进三羧酸循环和鸟氨酸循环。肌苷能增强辅酶A和丙酮酸氧化酶等多种酶的活性,促进肝细胞能量代谢与蛋白质合成。 腺苷蛋氨酸和肝得健可以增强肝细胞膜的流动性与跨膜转运系统活性,提高Na+/K+-ATP酶的活性,增强胆汁的流动性,从而有利于肝细胞摄取和分泌胆红素。另外,腺苷蛋氨酸还可通过转硫基,合成内源性解毒化合物,利于肝细胞解毒。 还原型谷胱甘肽、硫普罗宁、维生素C、茴三硫、FDP等可以促进超氧化物歧化酶合成,抑制或减少自由基产生,保护肝线粒体结构, 对抗多种原因引起的肝损伤。 联苯双酯、疗尔健和葡醛内酯等能增强肝脏的解毒功能,对多种肝脏毒物中毒有保护作用。一些药物主要通过改善微循环而改善肝功能。如酚妥拉明、山莨菪碱、前列腺素E1(PGE1)、肝素和低分子肝素(LMWH)、硝苯地平、藻酸双酯钠(PSS)和蝮蛇抗栓酶等。山莨菪碱还有激素样欣快作用和镇静作用,在短期内能改善临床症状、调节神经和体液免疫功能。PGE1可以抑制磷酸脂酶对肝细胞的破坏;抑制TNF释放,从而保护肝细胞;可以解除核内组蛋白对DNA合成的阻遏,促进肝细胞再生;可能有一定的抗肝纤维化作用;能纠正免疫功能紊乱,减轻肝脏坏死和炎性细胞浸润。肝素还可以改善胆汁黏稠度,有利于胆栓的溶解和胆红素排泄。 从鲨鱼肝中提取的角鲨烯,具有类似于红细胞摄氧的功能,生成活化的氧化鲨烯,改善机体的氧化-还原反应,使肝细胞再生和胆汁分泌功能改善。 1.1.2 增加胆红素代谢药物 此类药物代表为肝酶诱导剂苯巴比妥,其主要机制为:诱导肝内Y和Z蛋白形成,促进肝细胞对胆红素的摄取;诱导UDP-葡萄糖醛酸转移酶合成并增强其活性,提高肝细胞对胆红素的结合;增强肝内毛细胆管膜上的Na+/K+-ATP酶活性,加速胆红素运输;加速胆固醇变为胆汁酸,改变胆汁酸成分,促进胆汁排泄。 1.1.3 增加胆红素排泄药物 此类药物根据其作用部位,可分为两类,分述如下。 (1)增加胆红素从肝脏排入胆道及进一步排入肠道此类药物既可以直接促进胆汁中的胆红素排泄,还可以通过稀释胆汁,冲刷胆道,改善胆道淤积,利于胆汁排泄,分为利胆剂和增液利胆剂两种。前者如丙谷胺可以促进胆汁成分分泌;后者如去氢胆酸只促进水分分泌,而不能增加胆汁成分。研究还发现,肠道内胆盐缺乏时,肠道菌群变化,黏膜完整性缺乏,易发生细菌移位。从这个角度看,利胆药还可以减少肠道细菌移位,降低黄疸并发感染的几率。苯丙醇、曲匹布通、亮菌甲素和羟甲香豆素等药物能松弛胆道口括约肌,促进胆汁和胆结石的排出,减轻黄疸。 其他利胆药,如环烃氧醛酸、氧甲基烟酰胺和保胆健素也有利胆保肝的作用。 还有一些利胆药具有非胆系作用。如熊去氧胆酸(UDCA)可通过中和疏水性胆汁酸、增加亲水性胆汁酸、清除自由基、抗氧化、免疫抑制及调控肝细胞凋亡等途径改善免疫功能,减轻肝细胞和胆管上皮细胞的免疫损伤。亮菌甲素能提高机体免疫功能,促进吞噬细胞的吞噬功能。 (2)增加胆红素排出肠道,减少其肠肝循环。此类药物通过导泻通便或者吸附作用,促进胆红素从肠道排出,阻断胆红素的肠肝循环,减少胆红素重吸收,从而减轻黄疸。如大黄、乳果糖、硫酸镁、甘露醇、活性炭和考来烯胺等。 大黄还可促进胆囊收缩和胆管舒张、疏通肝内胆管和微胆小管内的胆汁淤积,从而促进胆汁分泌;大便次数增多,可排出有肝毒性的吲哚等物质,保护肝细胞;大黄能调节PGE合成,从而改善微循环,增加肝血流量,有利于肝脏的修复和再生。乳果糖可降低梗阻性黄疸患者血浆内毒素水平。硫酸镁还可以反射性松弛Oddi括约肌,收缩胆囊,促进胆汁排出。 1.1.4 激素类药物 糖皮质激素是目前治疗黄疸的常用药,尤其是胆汁淤积性黄疸。常用的包括地塞米松、泼尼松和泼尼松龙。其消退黄疸的主要机制是:减轻门脉区和毛细胆管的非特异性炎症,利于胆汁的排泌;改善全身毒性反应,阻止抗原抗体复合物产生,减少肝细胞免疫损伤;稳定溶酶体膜,减少组织损害;减少血红蛋白分解,减少胆红素生成。疗程不宜过长。 高血糖素作用于肝细胞膜腺苷酸环化酶,增加肝细胞环腺苷酸(cAMP)的浓度,促进DNA及蛋白质合成,有利于肝细胞的再生。胰岛素能促进线粒体产生ATP,改善能量代谢。 1.2 中药 黄疸的发生多因湿热疫毒侵犯中焦脾胃,损伤肝胆,致胆汁不循常道,外溢肌肤而致身目发黄,因此多以清热解毒、利湿退黄为主要治疗方法,兼顾活血、化瘀。一些临床常用的中药注射液,如茵栀黄注射液、清开灵注射液、苦黄注射液等,有一定的退黄效果。 保肝退黄药物种类繁多,实际应用中宜个体化。不同原因导致肝损伤和黄疸的机制不同,选择药物各有不同。甘草酸制剂适应证较广,可用于不同原因肝损伤;针对酒精性肝损伤,宜选用抗氧化药物如还原型谷胱甘肽;针对胆汁淤积性黄疸,宜选用UDCA,如果效果欠佳,可以试用腺苷蛋氨酸和糖皮质激素等。另外,药物宜精不宜多,避免过多药物加重肝脏负担。 现代医学和传统医学治疗黄疸各有所长,在临床实践中应有机地结合。已经有很多临床试验证实了将两者联合可获得更好的疗效。 2 研究进展 随着对黄疸发病机制了解的不断深入,治疗黄疸的药物将越来越丰富。 2.1 促进血清胆红素代谢和排出 胆红素氧化酶(BOX)能促进血清中过多的胆红素转化成水溶性代谢产物经肾脏排出。外源性给予BOX有助于减轻黄疸。1988年Kimura 发明的聚乙二醇胆红素氧化酶(PEG-BOX),半衰期延长至5小时,抗原性明显减弱,拥有更好的应用前景。Toshinori Kamisako发现,PEG-BOX可以直接降低外周血和肝脏组织中的胆红素浓度,通过增加肾脏排泄降低外周血胆汁酸浓度继而改善肝脏能量代谢。PEG-BOX还可以通过降低TXB2/6-keto-PGF1α(6-酮-前列腺素F1α)比率而改善肾脏血流灌注,改善肾功能。 2.2 应用免疫调节剂减少细菌移位 如前所述,黄疸时(尤其胆汁淤积性黄疸)细菌移位增多,感染几率增加。感染可加重黄疸。减少细菌移位有助于黄疸的消退。Minetoshi对胆总管结扎术后小鼠研究发现其细菌移位增加,而口服OK-432能减少细菌移位。OK-432是化脓性链球菌经过热和青霉素处理后的冻干粉末,作为免疫调节剂,过去常用于癌症的辅助治疗。它可以诱导多种细胞因子,如白细胞介素-1(IL-1)、白细胞介素-2(IL-2)、白细胞介素-12(IL-12)、IFNγ和集落刺激因子(CSF),从而激活淋巴细胞和巨噬细胞。因此,它可以激活肠道相关淋巴组织中的淋巴细胞和巨噬细胞,从而调节细菌移位,减轻黄疸。 2.3 减少机体损伤 2.3.1 调节一氧化氮(NO)生成 Wei Tu等对小鼠梗阻性黄疸模型研究发现,胆总管结扎术后第1天即出现NO生成增加,而胆红素和转氨酶在第3天才增高。这说明NO过多生成早于肝损害。进一步研究发现是一氧化氮合成酶(NOS)活性增强导致了NO过多生成,而不是NOS数量增加。NOS活性增强的机制尚不清楚,推测可能是黄疸促进NOS酪氨酸磷酸化或者促进底物L-精氨酸转运。过多的NO影响线粒体功能,细胞内ATP含量下降,影响肝脏能量代谢。加入NOS抑制子NG-甲基-L-精氨酸(L-NMMA)后,避免了细胞内ATP含量下降。因此适当调节NO生成可能有助于改善肝脏能量代谢,减少肝细胞损伤。 2.3.2 促进热休克蛋白(heat shock protein,HSP70)表达 黄疸导致内毒素血症和细菌移位,激活包括Kupffer 细胞在内的巨噬细胞产生IL-6,这是机体损伤的重要机制。Yuh Fujiwara等发现,IL-6的产生与HSP70的表达负相关。因此促进HSP70表达,下调IL-6的产生可能可以减轻肝细胞损伤。 2.3.3 超氧化物歧化酶(SOD)和 Eglin C(一种弹性蛋白酶抑制子)Yoshiaki Shimizu等研究发现,梗阻性黄疸患者的中性粒细胞被强烈地“预处理”而具备了损伤内皮细胞的能力,在黄疸解除时中性粒细胞激活,黏附到血管内皮细胞上并释放超氧化物和蛋白酶等细胞毒性因子,尤其是超氧阴离子和弹性蛋白酶。这些细胞毒性因子损伤内皮细胞,乳酸脱氢酶(lactate dehydrogenase,LDH)和血栓调节素释放明显增加,导致组织损伤和器官功能障碍。给予SOD和 Eglin C,可以显著减少LDH和血栓调节素释放,后者效果更明显。两者可以保护内皮细胞。 2.3.4 调控肝细胞凋亡 胆盐可诱发肝细胞凋亡,且随胆盐浓度的增加,凋亡的比率明显增加。应用蛋白激酶C(PKC)激动剂可增加胆盐诱发肝细胞的凋亡,应用PKC拮抗剂可减少胆盐诱发肝细胞的凋亡,且以上效应均与剂量有一定关系。说明PKC信号通道参与了胆盐诱发肝细胞凋亡的发生,具有重要的调控作用。这些研究结果为临床治疗黄疸继发肝损害提供了可能的途径,即通过选择特异性的药物阻滞PKC的作用,减少肝细胞凋亡的发生,减少肝功能紊乱及肝损害。 机体内任何物质含量过高,其原因不外乎“来源”过多而“去路”过少。目前治疗黄疸多着眼于“去路”上,即如何降低已经升高的血清胆红素,而在“来源”方面却无考虑。在高胆红素血症这种机体调节失衡的情况下,能否进行人为干预,根据血清胆红素浓度人为主动地调控胆红素的生成,尚有待于研究。 胆红素作为机体代谢产物,对机体有多方面负面影响,但也不是一无是处。比如胆红素作为抗氧化剂,可以与谷胱甘肽相提并论。它对以下病理过程有保护作用:补体介导的过敏反应、心肌缺血、肺纤维化、环孢素致肾损害以及神经元缺血性损伤。因此,在研究减退黄疸药物的同时进行促进胆红素发生保护作用方面的研究将会更有意义。
何长生 副主任医师 东部战区总医院 血管外科9200人已读 - 精选 原发性肝癌的规范化治疗
原发性肝癌 (primary liver cancer,PLC,以下简称肝癌)是我国常见恶性肿瘤之一。我国每年死于肝癌约 14 万人,约占全世界肝癌死亡人数 50%。由于肝癌起病隐匿,早期没有症状,且多数患者缺乏普查意识,往往出现症状才到医院就诊而被诊断为晚期肝癌,晚期肝癌的生存期一般只有 3 -6 个月。正因为如此,肝癌曾被称为“癌中之王”。经过几十年的努力,肝癌的诊疗水平有很大提高,经外科手术切除肝癌患者的 5 年生存率也明显提高,最高可达85%。 而要提高肝癌患者的生存率离不开规范化的诊断和治疗。关于肝癌的规范化诊疗,国际上的一些组织和协会都会定期进行更新,主要包括:美国肝病研究学会(AASID)、美国国家综合癌症网络(C—CN)、亚太肝脏研究学会(APASI)、英国胃肠病学会 (BSG)、美国外科学院 ACS)、巴塞罗那肝癌协作组(BCLC)。近年,中国抗癌协会肝癌专业委员会等组织先后发布了《肝癌规范化诊疗 2008 版》、《肝癌规范化诊疗 2009 版> 和《原发性肝癌规范化诊治专家共识》,最近又出版了《肝癌规范化诊疗 2011 版》。 面对这么多的指南、规范和共识,许多医师会感到茫然,要通读一遍都不容易,更谈不上理解、用好、用活。本文在学习相关诊疗规范的基础上结合笔者的临床经验,简要地谈谈对肝癌诊疗的认识,供肝脏外科医师参考。由于原发性肝癌 90% 以上是肝细胞肝癌 hepatocellular carcinoma,HCC),本文中提及的肝癌特指 HCC。 1、早期诊断是提高肝癌疗效的关键 肝癌的早期诊断并不困难,关键是要普及早期诊断的知识,让老百姓特别是肝癌高危人群具有普查意识。肝癌的高危人群包括:40 岁以上的男性或 50 岁以上的女性,具有 HBV (和或)HCV 感染,嗜酒、合并糖尿病以及有肝癌家族史者。肝癌早期诊断的方法是:检查血清甲胎蛋白 (AFP)和肝脏超声检查 ,每半年 1 次。这里要特别强调的是每半年 1 次,不是普通的 1 年 1 次的体检,因为肝癌从癌变到发展为中晚期在 10 个月左右,1 年 1 次会错过发现早期肝癌的机会。 2、肝癌诊断并不难,难在选择合适的诊断方法 病理学诊断仍然是肝癌诊断的金标准,但肝癌的临床诊断已得到国内、外的广泛认可,临床诊断确立后即可进行治疗而并不一定需要病理诊断。肝癌的临床诊断主要取决于三大因素,即慢性肝病背景,影像学检查结果以及血清 AFP 水平。同时满足以下条件中的①+②a 两项或者①+②b+③3 项时,可以确立 HCC 的临床诊断:①具有肝硬化以及 HBV (和或)HCV 感染 [HBV (和或)HCV 抗原阳性] 的证据;②典型的 HCC 影像学特征:同期多排 CT 扫描和/或动态对比增强 MRI 检查显示肝脏占位在动脉期快速不均质血管强化,而静脉期或延迟期快速洗脱。a.如果肝脏占位直径≥2cm,CT 和 MRI 两项影像学检查中有 1 项显示肝脏占位具有上述肝癌的特征,即可诊断 HCC;b.如果肝脏占位直径为 1-2cm,则需要 CT 和 MRI 两项影像学检查都显示肝脏占位具有上述肝癌的特征,方可诊断 HCC,以加强诊断的特异性;③血清 AFP≥400ng/L 持续 1 个月或≥200ng/L持续 2 个月,并能排除其他原因引起的 AFP 升高,如妊娠、生殖系胚胎源性肿瘤、活动性肝病及继发性肝癌等。 肝癌的诊断方法包括:B 超、CT、MRI、PET-CT、肝动脉造影和活检。首先B 超是最常用的检查,特点是简便、无创和价廉,随时可重复,但超声检查对技术和经验的要求最高。B 超常用于普查;术前B超检查可明确肿瘤数目、部位、大小、与大血管的关系、有无肝门淋巴结转移、血管癌栓、腹水等;术中使用B超可发现和定位小肿瘤;也可为射频微波等局部治疗时引导穿刺针。超声对鉴别液性或实质性占位十分方便;彩色多谱勒和超声造影可以动态观察病灶的血流情况,有助于鉴别肝脏良恶性肿瘤。 其次,CT 是目前肝癌诊断最重要的影像检查之一,诊断肝癌必须要作增强CT,包括平扫期、动脉期、门脉期和延迟期 4 个时期。肝癌的典型表现为在动脉期呈显著强化 (vash-in) 和静脉期/延迟期造影剂的持续消退(vash-out)。磁共振 (MRI)一般也需要增强,MRI 的好处是无放射性辐射,组织分辨率高,可以多方位、多序列成像,对肝癌病灶内部的组织结构变化如出血坏死、脂肪变性以双包膜的显示和分辨率均优于 CT 和 US。缺点是不适合于体内有金属支架、起搏器等金属植入物者。CT 和 MRI,各有优点,很难说哪一种更好,最好是两者结合,全面评估。不同医院、不同医师掌握和熟悉的程度不同,对检查的质量和诊断的准确性会带来一定的影响。 近年正电子发射计算机断层成像 (PET-CT)在恶性肿瘤术前诊断及术后复发转移评估优势愈来愈得到医生认可,它的优点是形态和功能显像兼备,可了解治疗前后肿瘤大小和代谢变化;可以了解是否有远处转移。PET-CT 的缺点是费用昂贵,诊断肝癌的敏感性和特异性不够高,且尚未普及,因而不作为肝癌诊断的常规检查,常用于肝移植前评估以排除远处转移。 到目前为止,肝动脉造影是肝癌最敏感的影像学检查,术中注入碘化油,3 -4 周后做 CT 平扫(无碘油 CT) 可以发现 CT 或 MRI 不能显示的微小病灶(8~9mm),除极少部分少血供肿瘤外,均可检出。需要指出的是真正的少血供肝癌在临床上不到 10%,且 B 超、CT、MRI 显示的“少血供”不一定是真正的少血供,可能只是肿瘤处于超声检查难测血流的部位,也可能是 CT 或 MRI 增强时造影剂剂量、速度不够等原因没能显示血供情况。因而,对 B 超、CT、MRI 显示的“少血供”肝癌仍可选用肝动脉造影。肝动脉造影同时即可对病灶进行化疗栓塞(通常所说的介入治疗),因而可以说介入不仅是肝癌的一种治疗手段,也是一种很好的诊断方法。肝动脉造影是一种创伤性检查,但十分安全,可用于其他检查后仍未能确诊的患者。此外,即使对于影像学上表现为局限性可切除的肝癌,也有学者提倡术前行肝动脉造影,以明确是否有其他多发小病灶存在。 肝穿刺活检可以获得肝癌的病理诊断以及了解分子标志物等情况,对于明确诊断、病理类型、指导治疗、判断预后都非常重要。肝穿刺活检总体来说是安全的,发生针道种植的比例约 3.4% 。但由于国际上对肝癌临床诊断的认可,且肝穿刺活检有一定的风险(如腹腔或胆道出血、针道转移),肝脏外科医生也不推荐,因而临床应用并不普遍。 3、肝癌治疗方法多,关键是合理选择与联合应用 肝癌的治疗方法包括:手术切除、肝移植;局部治疗包括射频、瘤内酒精注射、微波、冷冻、肝动脉介入化疗栓塞、高功率超声聚焦超声刀;放射治疗包括适形放疗、调强放疗、γ-刀、射波刀、螺旋断层放疗系统等;全身治疗包括化疗、免疫治疗、抗血管生成治疗、靶向治疗、中医药;针对基础疾病(如肝硬化和肝炎)及各种并发症治疗。要合理选用各种治疗方法,一般来说要遵循和考虑以下几点原则:①安全、经济、有效的基本原则,这也是所有疾病治疗的最高原则。②肝癌治疗要考虑 4 个方面的因素:肿瘤数目、大小、位置、是否有血管侵犯、淋巴结转移或远处转移;肝功能情况;患者全身情况及抗病毒治疗。③手术切除仍是肝癌治疗的首选方法,凡能手术切除的,特别是能达到根治性切除的,尽可能切除。姑息性的切除不一定能给生存带来好处。④介入治疗是肝癌应用最广的治疗,可以说是肝癌的基础治疗。⑤重视抗病毒治疗,病毒性肝炎是肝癌的基础病,文献报道对乙肝肝硬化者,核苷类抗病毒药(拉米呋啶)可以减少肝癌的发生,同时肝癌患者联合抗病毒治疗有可能减少治疗后复发而延长生存。⑥综合治疗永远是肝癌治疗的最佳方案,几种治疗方法联合应用疗效优于单一治疗,综合治疗的方案目前尚无统一的模式,值得探索。综合治疗方案的选择取决于医师的经验、疾病情况和患者经济条件等因素。下面对各种治疗逐一作简要介绍。 3.1 手术 肝功能和全身情况许可是手术的前提。①肿瘤大小上无严格限制,一般来说,最好是在直径 10cm 以下,因为直径 >10cm 的肿瘤常合并多发卫星灶、或血管侵犯,手术常不彻底。②肿瘤的数目最好不要超过 2 个,有时可放宽到 3 个。若肿瘤数目 4 个或以上,一般不适合手术。因为 4 个以上的病灶常提示还有其他多发的小病灶存在,这种情况强力推荐作肝动脉造影和介入治疗。即便勉强切除,也多为姑息性,预后不佳。③有血管侵犯、淋巴结转移或远处转移一般不适合手术,此类手术多为姑息性,当然也有部分患者从姑息性手术中获益。④腹腔镜肝切除术:适用范围不广,适用于肿瘤位置较表浅、近肝边缘部位,一般为Ⅱ~Ⅵ肝段。具有创伤小、失血少、恢复快等优点。 3.2 移植 ①米兰标准(单个肿瘤直径≤5cm 或少于 3 个且最大直径≤3cm)的 HCC 患者,是肝移植中较为严格的标准,被国际上广泛采用。其优点是疗效肯定,5 年生存率≥75%,复发率
何长生 副主任医师 东部战区总医院 血管外科1646人已读 - 医学科普 提高防癌意识,降低肝癌风险
Q1:什么是原发性肝癌,为什么提高认知度如此重要? 肝细胞癌(HCC)是世界第5大常见肿瘤;来源于肝脏上皮细胞,也是最常见的肝脏原发肿瘤。肝细胞癌因其起病隐匿,病程短,预后差,死亡率高,不仅严重影响公众健康,也对我国的社会经济发展造成了严重负担。 研究人员指出了肝癌发病率居高不下的三点原因1: ◆ 极少的个体会接受乙型肝炎检测,导致三分之二的乙型肝炎个体并不知道他们已经感染HBV; ◆ 只有20%的医生遵循肝癌筛查指南,检测高危乙型肝炎患者是否存在肝癌。且由于起病隐匿,80%以上的肝癌患者确诊时已是中晚期,有效治疗已经为时已晚; ◆ 再者,肝癌筛查指南存在不足指出,并不能提供有价值的血液检测以帮助在可治疗阶段早期识别肝癌。 Q2:肝癌的危险因素是什么? 我国肝细胞癌占原发性肝癌发病的90%以上,日常所说的肝癌主要是指肝细胞癌2。我国肝癌的主要危险因素包括病毒性肝炎、黄曲霉毒素、酒精与饮水污染。 病毒性肝炎 肝炎--肝硬化--肝癌,被称为肝癌三部曲。临床调查资料显示,病毒性肝炎约有10%会发展成慢性活动性肝炎,而慢性活动性肝炎患者肝硬化的年发生率为2%~10%,肝硬化患者HCC年发生率为3%~6%3。 在我国,慢性乙型或丙型肝炎病毒感染是HCC的主要危险因素4,原发性肝癌患者中约三分之一有慢性肝炎病史。流行病学调查发现我国肝癌患者HbsAg阳性率可达90%,约5%-8%抗HCV抗体阳性5。 黄曲霉毒素 霉变食物中,黄曲霉毒素的含量往往很高。黄曲霉素的代谢产物黄曲霉毒素B1有强烈的致癌作用。而黄曲霉毒素与HBV有协同致癌作用,在HBV-DNA整合的肝细胞中,可以发现黄曲霉素堆积。 此外,腌、熏、烤食物中亚硝酸盐、多环芳烃化合物等致癌物或前致癌物的含量高;亚硝酸盐本身不致癌,但在烹调或其他条件下,可与氨基酸发生降解反应,生成强致癌性的亚硝胺5。 酗酒与肥胖 饮酒可通过以下途径诱发肝癌:1)饮酒人群中的嗜酒者或饮酒过量者可出现酒精相关健康问题,其中酒精性肝病是酒精所致的最常见的脏器损害6,进一步可导致酒精性肝硬化;2)肝炎病毒感染与酒精对肝脏损害起协同作用,在肝炎病毒感染基础上饮酒,或在酒精性肝病基础上并发HBV或HCV感染,都可加速肝脏疾病的发生和发展。 随着肥胖的流行,我国非酒精性脂肪性肝病(NAFLD)的发病率呈上升趋势。非酒精性脂肪性肝病(NAFLD)可以通过肝脏炎症,进而发生肝硬化、肝癌,在原发性肝细胞癌(HCC)当中,非酒精性脂肪性肝炎增长率迅速7。 饮用水污染 近年来发现池塘中生长的蓝绿藻是强烈的致癌植物,可污染水源。寄生虫病如华支睾吸虫感染可刺激胆管上皮增生,可导致原发性胆管癌。 Q3:肝癌有哪些症状? 肝癌起病常隐匿,多在肝病随访中或体检普查中应用甲胎蛋白及B超检查偶然发现肝癌。肝癌早期通常症状不明显或无症状,通常发现肝癌时已为中晚期。 肝癌早期可无任何症状或体征,少数病人会出现食欲减退、上腹闷胀、乏力等,有些病人可能轻度肝肿大。这也是常规筛查对于早期发现如此重要的原因。 肝癌的中、晚期症状包括4: 右上腹痛 上腹部触及包块或者较硬的、不规则的肝脏表面 食欲不振、饱腹感、体重减轻 乏力或疲惫感 恶心和呕吐 脾大、黄疸和腹水 陶土样便和尿色加深 发烧肝区疼痛、乏力、消瘦等。 Q4:有什么策略可以预防病毒性肝炎和肝癌? 预防肝癌,需要从日常做起: ▲ 接种乙型肝炎疫苗,预防乙肝; ▲ 低脂饮食,控制体重,避免肥胖及脂肪肝; ▲ 减少酒精摄入,预防酒精性肝病; ▲ 不吃发霉食物,避免摄入黄曲霉毒素; ▲ 注意饮水卫生,避免引用不干净的水; ▲ 针对HBV和HCV感染患者,建议每半年复查一次肝功能、进行HBV 和/或HCV病毒定量检测、测查甲胎蛋白、进行肝脏彩超;有抗病毒指征的患者,应严格遵医嘱进行抗病毒治疗,不可随便停药。 ▲ 美国和欧洲指南推荐,任何肝硬化患者每6个月进行一次肝脏超声检查以筛查肝癌,因为80%的肝癌患者存在肝硬化。此外,有肝癌家族史的患者、合并感染HIV或HCV的患者、脂肪肝人群均应检测肝癌8。 时值肝癌宣传月,应加大肝癌筛查宣传力度,针对高危患者筛查肝癌。早期诊断肝癌,将会显著提高治疗成功率和生存率9。 参考文献 1.Get Tested for Hepatitis B-Related Liver Cancer: The Life You Save May Be Your Own. Hep B Blog. 2016. October 12. 2.健康报.郑加生:肝癌可防可治 可早期诊断. 3.中华医学会肝病学分会,中华医学会感染病学分会.慢性乙型肝炎防治指南(2015年更新版).临床肝胆病杂志.2015,31(12):1941-1949. 4.世界胃肠病组织全球指南.肝细胞肝癌(HCC):全球观点. 5.[一文读懂]肝癌的病因和预防. 6.中华内科杂志.酒精性肝病诊疗指南(2010年1月修订).2010,49(4):357-360. 7.[APASL 2017]范建高教授访谈:非酒精性脂肪性肝病的诊疗现状. 8.Get Tested for Liver Cancer, Your Life May Depend on It.Hepatitis B Foundation,2015. 9.Reduce Liver Cancer Risk and Join a Liver Cancer Awareness Twitter Chat.Hep B Blog.September 27, 2017. 文章转自:http://mp.weixin.qq.com/s/SWmJqNYohs2sSTaeWzE7cQ
何长生 副主任医师 东部战区总医院 血管外科1131人已读 - 医学科普 甲胎蛋白的临床意义
http://mp.weixin.qq.com/s/OiCeZ9oQ3ZNWKM289OqNXQ
何长生 副主任医师 东部战区总医院 血管外科1422人已读 - 典型病例 肝左叶胆管癌
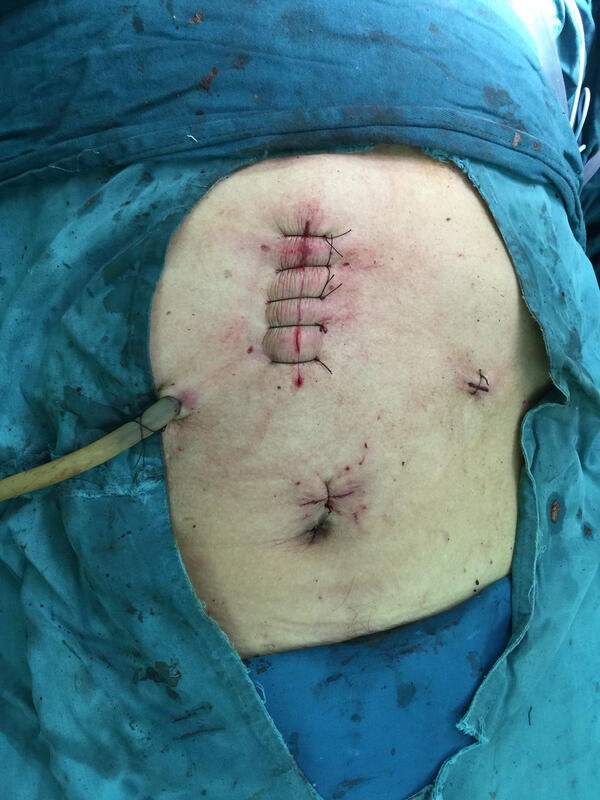
患者老年男性,肿瘤内科穿刺确诊后转入我科,全腹腔镜下成功切除,术中出血仅20毫升,病人术后恢复快。
 何长生 副主任医师 东部战区总医院 血管外科1876人已读
何长生 副主任医师 东部战区总医院 血管外科1876人已读 - 医学科普 图片
看图科谱一下子
 何长生 副主任医师 东部战区总医院 血管外科1741人已读
何长生 副主任医师 东部战区总医院 血管外科1741人已读 - 医学科普 如何预防肝癌
不了解肝癌的人们都在询问,肝癌会不会传染呢。由于肝癌的高死亡率,很多人都很惧怕会患上这种疾病。其实,肝癌是不会传染的。而病毒性肝炎导致的肝癌所引发的传染也只是乙肝病毒的传染。那么,肝癌该如何预防呢。 由于我国肝癌的主要病因为肝炎、黄曲霉毒素和饮水污染,因而,很多医界学者认为肝癌预防的策略应为“改水、管粮、防肝炎”。 1. 改水:改水目的是减少饮水污染,是有可能在较短的时间内起作用的一项措施。改水主要变死水为活水,由饮塘水、宅沟水变为饮并水、深井水、自来水。城市则改用污染少的水源作自来水,提倡使用药用炭净水器。改水已使部分地区肝癌发病率有所下降。 2.管粮:管粮的重点为易产生黄曲霉毒素的花生、玉米。防霉主要包括对玉米、花生的防霉去毒,如由收割到保存过程中的防潮防霉和已霉变粮食的处理;筛选具有抗性的品种,即不易受霉菌污染者;收藏宜干燥通风并定期监测,控制粮食水分在10%以下;避免食用已霉变的食物。 3.防肝炎:我国的肝癌患者,乙肝病毒感染率远远高于其他病毒性肝炎,故在我国主要是防乙肝。及时接种乙肝疫苗、严格筛选献血人群。 肝癌的预防要从病因做起。肝癌的其他预防措施还包括:戒酒、减少有机抓等农药的污染、补充微量元素,如硒;硒具有诱导分化、抑制增生等作用。在日常生活中还可以吃一些护肝的食物,如蘑菇、包菜等。
何长生 副主任医师 东部战区总医院 血管外科1077人已读






